インプラント後の電動歯ブラシはどう選ぶ?正しい使い方と注意点
インプラント治療後は、高額な費用をかけたからこそ、その後のケアに慎重になるもので……


インプラント治療後は、高額な費用をかけたからこそ、その後のケアに慎重になるもので……
「インプラント治療を検討しているけれど、もし器具が副鼻腔を突き抜けてしまったらど……
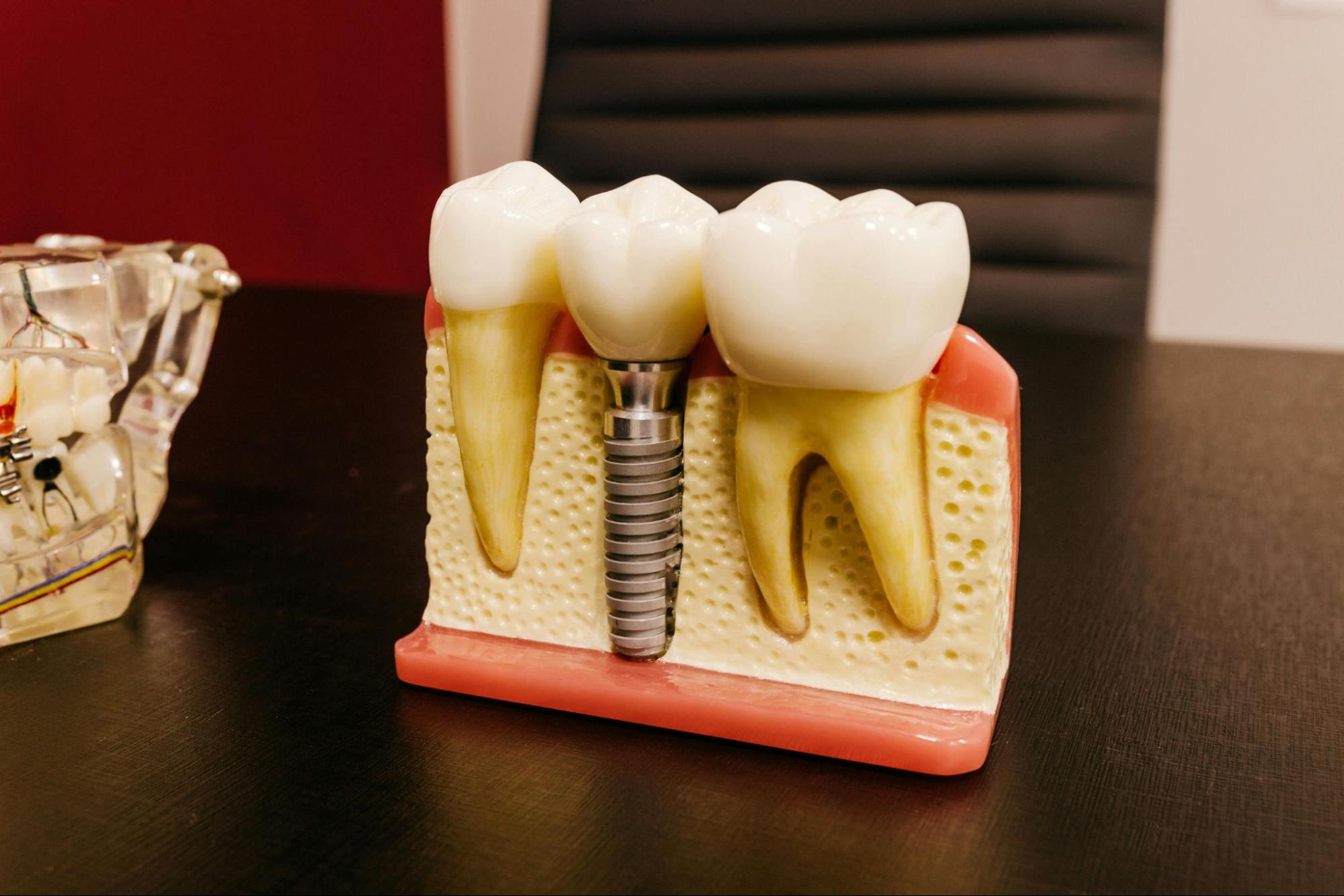
インプラントにおけるヒーリングキャップとは、手術後にインプラント体の上部へ装着し……
インプラント治療の説明を受ける際に、アクセスホールという言葉を耳にすることがある……
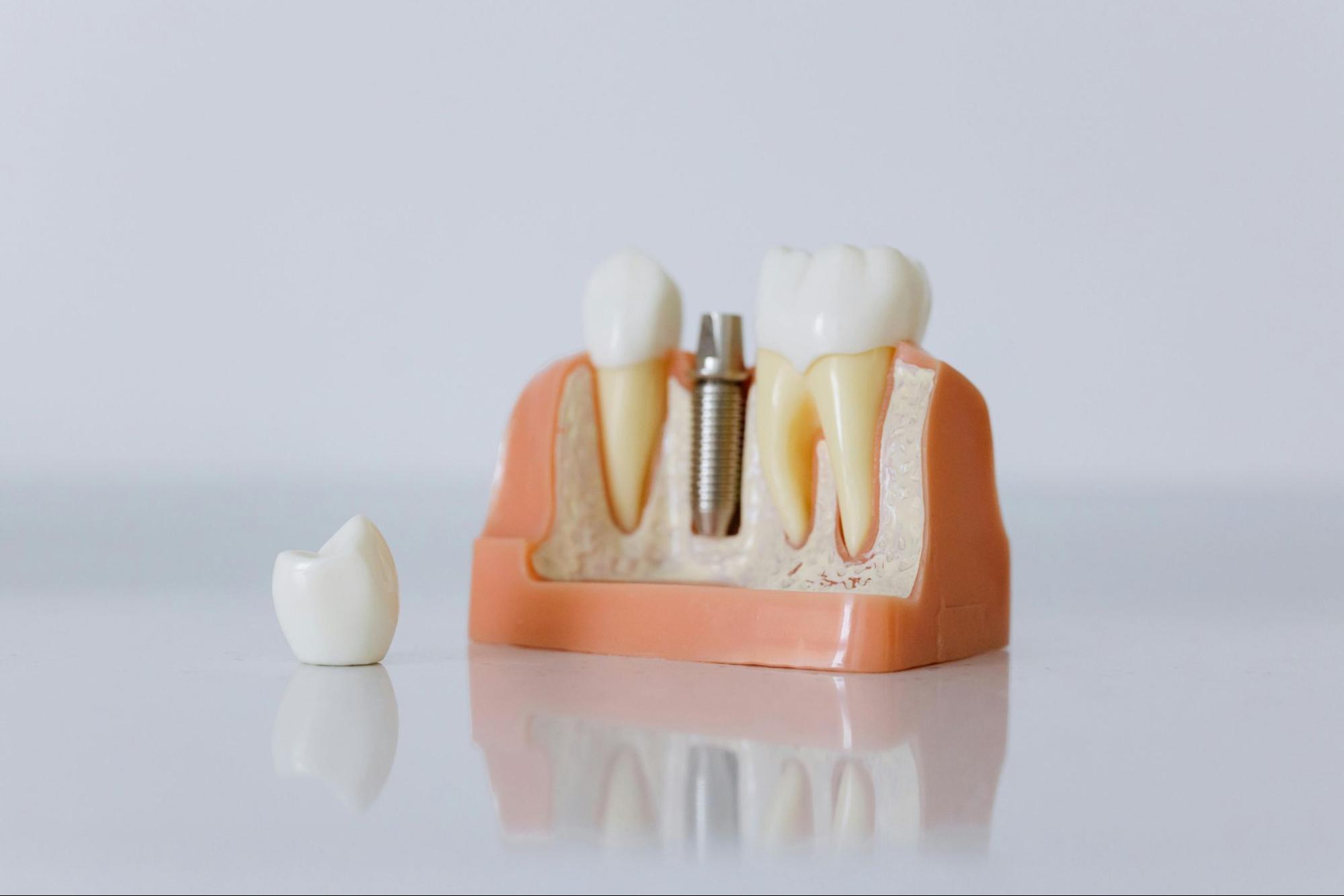
歯を失い、インプラント治療を検討しているものの、固定方法にはどのような種類がある……